Orthotic and Prosthetic Options after Diabetic Foot Amputation
Article information
Trans Abstract
Diabetic foot ulcer is a risk factor for amputation. Infection and ischemia in diabetic foot ulcers are common causes of foot amputation. After minimal amputation of the involved lower extremity, precise and cautious application of orthoses and prostheses is very important to re-cover function of the foot. In this context, several factors including the patient's general condition, level of amputation, preoperative ability of gait, contracture of adjacent joints, and wound healing potential must be considered. Most orthoses for diabetic foot amputees are used as an off-loading strategy to relieve pressure from the foot and ankle. Total contact cast is the standard treatment for forefoot off-loading. Footwear and insole design orthoses for off-loading in diabetic foot amputees have a low level of evidence and controversial effectiveness. Removable pressurerelieving ankle foot orthoses can be used as an alternative to total contact casts in selective situations. Metatarsal pads can be used effectively to decrease plantar pressure at a low cost. Prostheses after lower extremity amputation must be used with caution for rehabilitation factors due to sustained wound problems and change of stump size.
서론
보건복지부에서 실시한 국민건강영양조사에 따르면 2020년 기준 국내 당뇨병 환자의 유병률은 남성 13.0%, 여성 8.2%로 전 국민의 약 10%에 해당하는 것으로 예측된다[1]. 당뇨발(diabetic foot)은 당뇨병과 연관되어 발에 발생하는 여러 병적인 상태를 의미하는 진단명으로[2], 장기간 당뇨병이 이환되는 경우 합병증으로 말초신경병증과 말초혈관의 기능 장애가 생길 수 있다[3]. 이러한 기능장애와 더불어 당뇨발 궤양에 감염이 발생하는 경우 절단을 피하기 어렵다[4–7]. 당뇨발에 감염이 동반될 경우 감염 조절을 비롯한 다양한 의학적 치료에도 불구하고 결국 절단으로 이어지기도 한다[4,8]. 하지 절단 수술은 족지 절단술(toe amputation)부터 고관절 이단술(hip disarticulation)까지 다양하며[9], 이로 인한 의학적 및 사회적 비용은 막대하다[10]. 대개 환자도 의료진도 절단 수술은 최종적으로 선택하게 되고 가능하면 사지 구제술(limb salvage operation)을 시행하게 된다[11]. 불가피하게 절단 수술을 하는 경우, 절단부의 남은 길이에 따라서 실제적인 보행 기능이 달라질 수 있기 때문에 무조건적인 절단 길이의 최소화보다는 절단단(amputation stump)의 창상 치유 능력과 의족의 기능 등을 고려하여 절단 부위와 레벨을 결정해야 한다[6,8]. 절단 수술 후 최선의 기능 회복을 위한 적절한 보조기 및 의지(lower limb prosthesis) 선택에 대하여 다양한 연구가 이루어져 왔다[12–17]. 최소한의 절단 수술 후 기능 상실을 줄이기 위한 적절한 보조기와 의족 착용은 하지 기능 회복에 필수적이다[17,18]. 따라서 이 종설에서는 당뇨발 절단 수술 후 적절한 보조기 및 의족 착용 선택에 대한 과학적 근거를 바탕으로 한 임상적 연구를 살펴보고 분석하고자 한다. 본 종설에 사용된 환자 사진은 학문적 연구 목적의 발표 및 논문 출간 시 사용 가능하도록 사전 동의를 획득하였다.
당뇨발 절단 수술의 종류(Amputations of diabetic foot)
당뇨발 절단은 가능하다면 원위부에서 시행하는 것이 좋으나[19], 관절 구축 정도, 전신적 질병 상태, 환자의 활동 정도를 감안해야 한다[20]. 족지 절단은 절단 후 의족 착용 없이 보행이 가능한 장점이 있다. 다만 중족부보다 근위부의 부분적 족부 절단은 기능적으로 보행이 어렵고 적절한 의족 착용이 어려워 족관절 이단술(Syme amputation)이나 하퇴부 절단 수술보다 기능이 나쁠 수 있다. 또한 하퇴부 절단 수술 후 하퇴부가 너무 길게 남게 되는 경우 의족 착용이 어려워 무조건적인 절단 범위의 최소화가 수술 범위 결정에 있어서 절대적인 기준이 될 수는 없다[21]. 절단 수술이 필요한 경우 창상의 국소적인 상태와 관절을 포함한 주변부의 구축 여부, 전신 상태 및 경제적 상태까지 고려하여 절단 수술의 범위를 결정하는 것이 필요하다[22].
족지절단 및 이단술
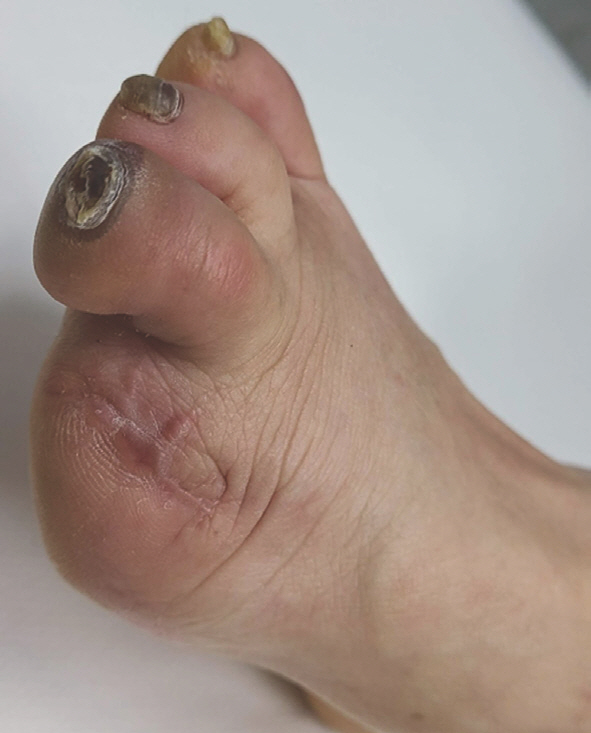
제1 족지 절단(Fig. 1)의 경우 근위 지골을 남겨 두는 것이 일반적으로, 중족-족지 관절에서 이단술을 시행한 경우에 비해 균형을 잡기 좋고 보행이 자연스럽다[23]. 이단술을 중족-족지 관절에서 시행할 때, 근위 지골의 단무지 굴곡근이 절단될 경우 종자골의 근위부 전위가 발생하고 내측 종자골의 경우 돌출 부위를 형성하는 경우가 있어 주의가 필요하다[21].
열절단(Ray amputation)
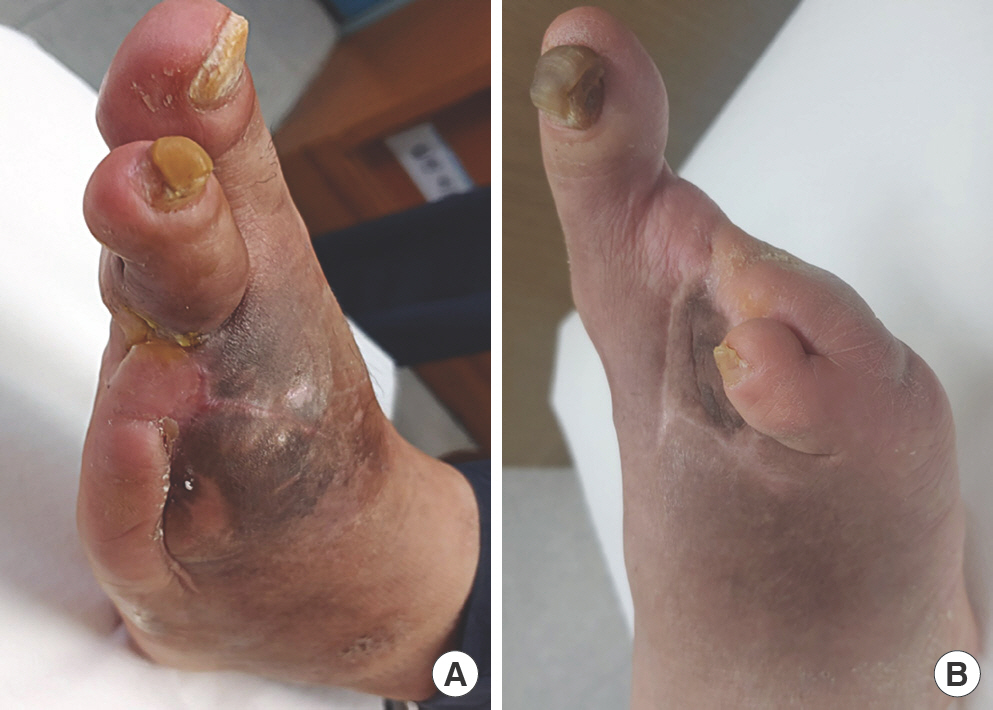
열 절단(Fig. 2)은 족지와 그 열의 중족골을 포함하여 절단하는 것을 말한다. 보행 시 내측열이 정상적으로 유지되어야 앞으로 전진하는 기능을 유지할 수 있다. 특히 제1 중족골의 경우 절단 범위가 넓으면 기립 및 보행 시 기능 장애가 발생할 가능성이 높아, 가능하면 길이를 길게 보전하면서 바닥 부분을 비스듬히 절제하여 족저부 압력이 한 곳에 모이지 않게 하는 것이 중요하다[21].
경중족절단(Transmetatarsal amputation)
두 개 이상의 내측 열 또는 중앙 열을 절단해야 하는 경우 고려할 수 있다. 대개 제1 중족골의 길이를 최대한 남게 하여 절단을 시행하고 나머지 열을 그 길이에 맞추어 절단하게 된다. 경중족 절단(Fig. 3) 수술 후에는 절단단 궤양 발생을 막기 위한 노력이 필요하다. 발가락 부분의 빈 공간에 충전제(filler)를 채워주거나 연장 허리쇠(extended shank), 흔들의자바닥(rocker bottom) 형태의 보조기를 사용하여야 자연스러운 보행이 가능하다[24].
보조기 및 의족의 목적
발은 지면과 직접 닿는 부위이므로 절단 수술 후 적절한 보조기의 사용은 기능적으로 과다한 압력이 가해지는 부위에 압력을 줄여주고, 변형이 발생한 부위에 안정성을 줄 수 있다[14]. 또한 약화된 부위를 지지하여 부적절한 운동을 제한하기도 한다[12,25,26]. 의족의 발달로 인하여 결손 부위를 채워주는 충전제의 역할과 미용적 역할을 하는 의족도 많이 사용되고 있다[27].
보조기 기대 효과
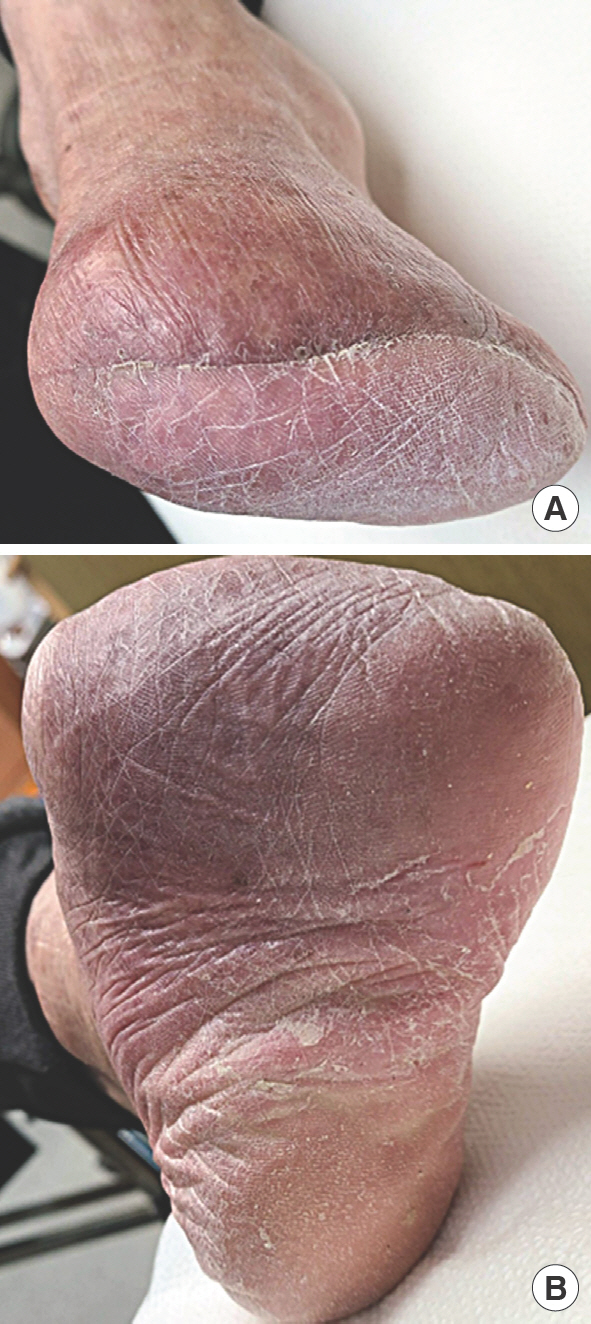
보조기의 기본적인 기대 효과로 감압(off-loading) 효과를 들 수 있다[14]. 당뇨발 궤양의 발생 또한 국소적인 과도한 압력이 주요한 원인이고 족부 절단 수술 후 기능의 상실과 변형으로 인하여 절단단에 과도한 압력이 국소적으로 새로이 발생할 수 있어 감압 효과를 가지는 보조기의 사용이 필요할 수 있다[16]. 특히 임상적으로 전족부 압력 분산(forefoot overload distribution)을 위한 보조기 사용이 필요한 경우가 흔하다(Fig. 4).
임상적 보조기 활용
신발
족부절단 수술 후 궤양의 재발을 막고 변형 발생 시 2차적 창상 발생을 예방하기 위해 적절한 신발을 선택해야 한다[18]. 뒤꿈치와 종 아치를 유지하기 위하여 내측 연장 월형(extended medial counter)을 하며, 블러셔(blucher) 형의 신발이 도움이 될 수 있다[23]. 충격 감소를 위한 쿠션이 필요하고, 전족부 압력을 낮추기 위해 높은 굽은 가능하면 피해야 한다[23]. 바닥의 안정성을 위해 뒤꿈치나 바닥 전체의 내측 또는 외측을 넓게 하는 플레어(flare) (Fig. 5)를 필요로 하고, 발의 운동을 제한하기 위한 연장 허리쇠를 사용하기도 한다[23]. 이러한 신발 변형에도 불구하고 신발 착용이 어려울 정도로 발의 변형이 심한 경우 맞춤 신발이 필요할 수 있다. 다만 대부분의 당뇨병 환자들이 특수한 신발을 신어야 하는지에 대해서는 논란이 많고 일부 도움이 된다는 연구도 낮은 근거 수준을 들어 제한적 사용만을 권고하고 있어 주의가 필요하다[12].
전 접촉 석고 붕대(Total contact cast)
체중 하중을 고르게 분산시키고 족부 변형 부위 주변에 발생하는 압력을 줄여서 궤양의 치유를 촉진시키는 치료법이다. 발을 외상에서 보호하고 부종을 줄이며, 전 접촉 석고 붕대 내벽을 통한 하중 분산 효과를 통해 궤양 부위의 압력을 감소시킬 수 있다[28]. 다만 석고 붕대를 일정 간격으로 새로이 교체해야 하는 불편함이 있고 석고 붕대 착용 중 감염, 말초혈관질환, 피부염 등의 발생 가능성이 있어 주의가 필요하다[29]. 부종 감소 효과가 특히 좋고 이를 통한 미세혈류 개선 역시 당뇨발 창상의 치료에 유리할 수 있으나[30], 압력 감소 효과가 전족부에서 특히 좋다고 알려져 있고 후족부의 압력 감소 효과는 덜 한 것이 약점이다[29].
단하지보조기(Ankle foot orthosis)
당뇨발 절단 수술 후 고른 체중 분산 효과를 누리면서도 전 접촉 석고 붕대의 단점을 보완하고 편의성을 강화한 단하지 보조기를 사용할 수 있다. 탈부착이 가능한 단하지 보조기는 일상적인 창상 관리 및 보행 기능 측면에서 전 접촉 석고 붕대보다 유리한 점이 있다. Chakraborty 등[30]은 탈부착 가능한 단하지 보조기가 당뇨발 신경 궤양에서 전 접촉 석고 붕대에 비하여 장단점을 가진다고 보고하였지만, 당뇨발 궤양 치료에서 전 접촉 석고 붕대가 여전히 기준 치료로 인정될 만하였으며 단하지 보조기는 제한적으로 사용해야 함을 강조하였다[30]. Lewis와 Lipp [31]은 환자 임의로 탈부착이 가능한 보조기보다는 환자 자의로 제거가 불가능한 전 접촉 석고 붕대가 창상 치유에 더 효과적임을 체계적 문헌 고찰을 통해 확인하였다.
중족골패드(Metatarsal pad)
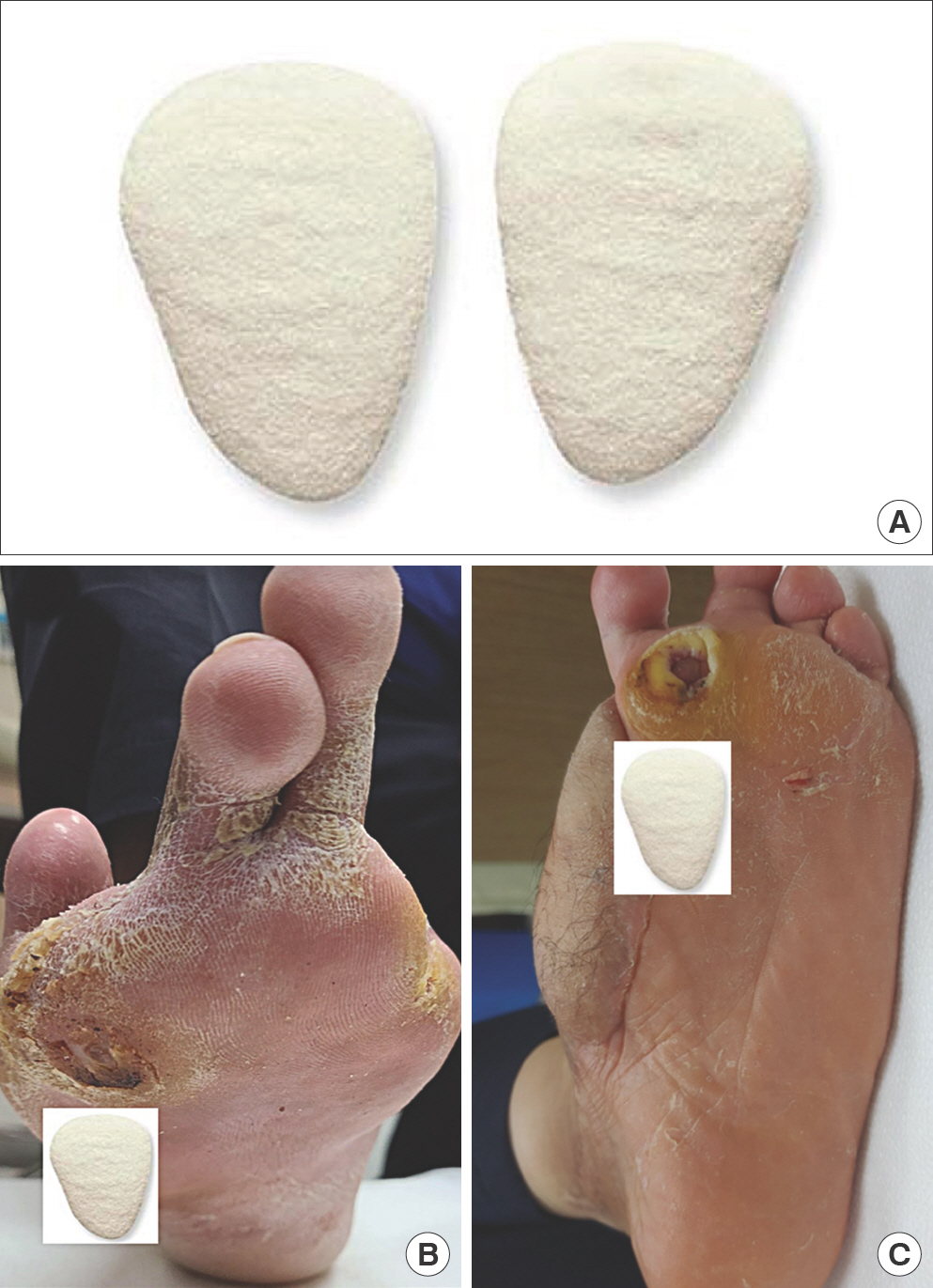
중족골 패드(Fig. 6)는 중족골두 근위부에 부착하여 당뇨발 궤양의 압력을 감소시키는 목적으로 사용 가능하다[23,32]. 대개 신발에 삽입하는 보조 용구에 부착하여 사용하며 부착 위치에 따라 효과의 차이가 크다[32]. Hayda 등[16]은 패드의 형태와 위치가 중족골 압력을 감소시키는 데 중요하고 중족골 패드 위치가 근위부보다 원위부에 위치할수록 감압 효과가 좋음을 보고하였다. 중족골 패드 사용 시 환자가 정확한 위치에 사용할 수 있도록 교육하는 것이 중요하다.
족지충전제(Toe filler/spacer)
족지 절단술 후 공간을 채워주어 인접 지간 마찰에 의한 궤양을 방지하고 변형을 막아주는 미용적 효과를 가진다[15]. 가격이 경제적이고 사용하기 쉽다.
의지
당뇨발절단 수술 후 성공적인 의지 또는 의족 사용을 위해서는 정상적인 발과 발목의 역학 관계를 이해하고 각 절단부의 특성에 맞는 의지를 선택하여 착용해야 한다[33]. 의지의 기본적인 역할은 절단에 의해 발생한 기능의 생역학적 손실을 보상하기 위한 것이다[34].
족지 절단 및 이단술
다른 절단 수술에 비해 비교적 기능 제한이 적은 편으로 미용적인 이유로 의지를 필요로 하기도 한다[35]. 맞춤 제작 신발 또는 맞춤 제작 족지 충전제로 주변 잔존 족지의 변형을 방지하는 효과를 기대할 수 있다. 미용적 목적의 맞춤 제작 족지 의족이 널리 사용되고 있다(Fig. 7).
열절단
열 절단 수술 후 남은 발의 보호와 균형 그리고 압력 분산을 위해서 맞춤 제작 깔창(insole)이 사용될 수 있다[36]. 흔들의자바닥 형태의 신발이 제한적으로 사용되고 있으며, 내측열이 남아 있는 경우 기능적으로 큰 문제가 없기 때문에 의족이 반드시 필요한 것은 아니다[37].
경중족절단
경중족 절단 후에는 보행 주기 중 입각기(stance phase) 후반에 기능 손실이 발생한다[38]. 의족을 사용함으로써 기능을 보상하고 절단으로 인한 미용적 문제를 해결하여, 신발을 정상적으로 착용하고 편안한 보행 형태를 보전할 수 있다[39,40]. 입각기 후반 기능을 보상하기 위해 단하지 보조기 형태의 의족을, 원위 중족부 압력을 감소시키기 위하여 흔들의자바닥 형태의 바닥재를 흔히 사용한다[40,41].
족관절이단술
흔히 착용하는 의족은 플라스틱 소켓의 내측에 절단단이 의족의 좁은 입구 부분을 통과하여 착용 가능한 구조로 되어 있다(Fig. 8). 사치(SACH; solid ankle cushion heel) 의족이 기본적인 형태이다[42]. 절단단의 폭을 줄이기 위해 족관절보다 근위부에서 경골과 비골을 함께절단하기도 하는데, 이러면 절단단의 폭이 경골 간부보다 넓어 의족 내측에 창을 내지 않더라도 의족을 탈부착할 수 있어 두께를 얇게 할 수 있다[23].

An 80-year-old female patient with modified Syme amputation. (A) Clinical photograph showing loss of midfoot. Clinical photographs showing (B) anterior, (C) lateral, and (D) posterior remnant of hindfoot. (E) Clinical photograph of prosthesis making process. Clinical photographs after application of Syme prosthesis: (F) anterior, (G) lateral, and (H) posterior views.
결론
당뇨발 절단 수술 후 감압 효과를 기본으로 기능과 미용을 고려해 보조기 및 의족을 선택해야 한다. 일반적으로 권장할 수 있는 흔들의자바닥 형태의 신발 혹은 깔창 형태의 보조기는 제한적으로 도움이 될 수 있다. 당뇨 구두 혹은 당뇨 특화 깔창의 치료적 효과는 근거는 매우 미약하여 특별한 경우에 국한되어 사용해야 한다. 개별 환자의 절단 병변, 전신 질환 상태, 보행 가능 여부, 관절 구축도, 보조기 및 의족의 관리 능력에 따라 개별적인 접근이 필요하다. 또한 비용 효과적 측면에 대한 고려 또한 중요하다.
이해관계
이 논문에는 이해관계 충돌의 여지가 없음.